Infekcja szpitalna jest zdefiniowana jako jakakolwiek infekcja nabyta podczas pobytu w szpitalu i może nadal występować w trakcie hospitalizacji lub po wypisaniu, o ile jest związana z hospitalizacją lub zabiegami szpitalnymi.
Zdobycie infekcji w szpitalu nie jest rzadkością, ponieważ jest to środowisko, w którym wiele osób choruje i na antybiotyki. W okresie w szpitalu niektóre z głównych czynników powodujących zakażenie to:
- Brak równowagi flory bakteryjnej skóry i organizmu, zwykle ze względu na stosowanie antybiotyków;
- Spadek w obronie układu odpornościowego osoby hospitalizowanej, zarówno z powodu choroby, jak i stosowania leków;
- Wykonywanie inwazyjnych procedur, takich jak przejście cewnika, przejście sond, biopsji, endoskopii lub operacji, które przełamują barierę ochronną skóry.
Ogólnie mikroorganizmy, które powodują zakażenie szpitalne, nie powodują infekcji w innych sytuacjach, ponieważ wykorzystują środowisko z kilkoma nieszkodliwymi bakteriami i oporem u pacjenta. Mimo to, bakterie w szpitalu często rozwijają poważne i trudne do leczenia infekcje, ponieważ są bardziej odporne na antybiotyki, więc na ogół konieczne jest stosowanie silniejszych antybiotyków do leczenia tego typu infekcji.

W jaki sposób przeprowadza się kontrolę?
W Brazylii Ministerstwo Zdrowia i Anvisa ustalają, że każde środowisko opieki zdrowotnej ma pewną ostrożność, aby zapobiegać zakażeniom szpitalnym. W szpitalu powinna istnieć komisja ds. Kontroli zakażeń szpitalnych (CCIH), złożona z grupy pracowników służby zdrowia, takich jak lekarze i pielęgniarki, którzy są odpowiedzialni za badanie źródeł i przyczyn w celu zmniejszenia liczby infekcji.
Ważne działania CCIH można podzielić na:
- Opracowanie standardów i procedur czyszczenia i dezynfekcji środowisk, ustalanie częstotliwości, rodzaju środka dezynfekującego, szczególnie w krytycznych obszarach, takich jak żłobki, centra chirurgiczne lub OIOM, na przykład;
- Określenie zasad dla pacjentów, odwiedzających i profesjonalistów, w celu zmniejszenia ryzyka zakażeń, takich jak ograniczenie liczby odwiedzających, ustalenie standardów i szkoleń w zakresie higieny, zbieranie egzaminów, stosowanie leków, ubieranie lub przygotowywanie posiłków, na przykład ;
- Stymulacja środków higieny, głównie rąk, które są głównymi nośnikami przenoszenia mikroorganizmów, z częstym myciem lub przy użyciu żelu z alkoholu;
- Wytyczne dotyczące prawidłowego stosowania antybiotyków, zapobiegania ich niewłaściwemu przepisywaniu i zwiększania proliferacji opornych bakterii;
- Wytyczne dotyczące stosowania substancji chemicznych w celu wyeliminowania mikroorganizmów, takich jak środki bakteriobójcze, środki dezynfekujące, środki antyseptyczne, środki czyszczące;
- Przeprowadzaj nadzór nad przypadkami infekcji, aby poznać przyczyny i opracować formy profilaktyki.
Aby zmniejszyć częstość zakażeń szpitalnych, należy zachować podstawową opiekę ze wszystkimi pacjentami, niezależnie od diagnozy i leczenia.
Ponadto ważne jest, aby zachęcać do wypisu ze szpitala, gdy tylko jest to możliwe, unikając długich pobytów w szpitalu, ponieważ ryzyko infekcji wzrasta z czasem.
Rodzaje zakażenia szpitalnego
Infekcję szpitalną można uzyskać w kilku miejscach ciała, a najczęstszymi są:
1. Zapalenie płuc
Świadectwo nabyte w szpitalu jest zazwyczaj ciężkie i częściej występuje u osób obłożnie chorych, odwodnionych lub mających trudności w połykaniu, z powodu ryzyka aspiracji pokarmu lub śliny. Niektóre popularne bakterie tego typu zapalenia płuc to Klebsiella, Enterobacter, Pseudomonas, Acinetobacter, Staphylococcus aureus, Legionella, Mycoplasma oraz niektóre rodzaje wirusów.
- Objawy : ból w klatce piersiowej, kaszel z żółtawym lub krwawym wydzieliną, gorączka, zmęczenie, brak apetytu i duszność.
2. Infekcja dróg moczowych
Zakażenie dróg moczowych w szpitalu ułatwia cewnik w okresie hospitalizacji, chociaż każdy może go rozwinąć. Niektóre z najbardziej zaangażowanych bakterii w tej sytuacji obejmują Proteus sp., Pseudomonas aeruginosa, Klebsiella sp., Enterobacter sp., Enterococcus faecalis i grzyby, takie jak Candida.
- Objawy : ból lub pieczenie przy oddawaniu moczu, ból brzucha, krwawienie z moczu, gorączka.

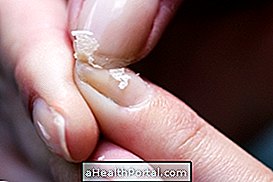
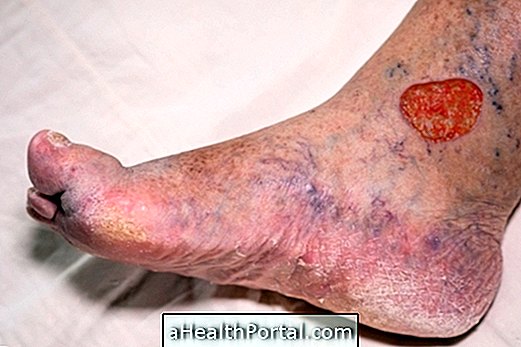
3. Infekcja skóry
Infekcje skóry są bardzo powszechne ze względu na zastrzyki i dostępy żylne do leków lub zestawów badań, chirurgii lub biopsji blizny lub powstawania odleżyn. Niektóre mikroorganizmy zaangażowane w tego typu zakażenia to na przykład Staphylococcus aureus, Enterococcus Klebsiella, E. Proteus, Enterobacter sp, Serratia sp, Streptococcus sp, Staphylococcus aureus lub Staphylococcus epidermitis .
- Objawy : Na skórze może pojawić się zaczerwienienie i obrzęk, z obecnością pęcherzy lub bez nich. Ogólnie rzecz biorąc, strona jest bolesna i gorąca, i mogą występować ropne i cuchnące wydzieliny.
4. Infekcja krwi
Zakażenie krwioobiegu nazywa się posocznicą i zwykle powstaje po zakażeniu z części ciała, która rozprzestrzenia się przez krwioobieg. Ten rodzaj infekcji jest ciężki i jeśli nie zostanie szybko leczony, może szybko spowodować niewydolność narządu i ryzyko zgonu. Dowolny z mikroorganizmów zakaźnych może rozprzestrzeniać się przez krew, a niektóre z najpowszechniejszych to na przykład E. coli , Staphylococcus aureus, Staphylococcus epidermitis lub Candida.
- Objawy : gorączka, dreszcze, spadek ciśnienia, słabe bicie serca, senność.
Istnieje również wiele innych mniej powszechnych rodzajów zakażeń szpitalnych, które wpływają na różne obszary ciała, takie jak na przykład jama ustna, przewód pokarmowy, narządy płciowe, oczy lub uszy. Jakakolwiek infekcja szpitalna powinna być szybko zidentyfikowana i leczona silnymi antybiotykami, aby zapobiec jej wystąpieniu ciężkim i zagrażającym życiu, więc w obecności jakichkolwiek objawów przedmiotowych lub objawów tej sytuacji należy zgłosić się do lekarza prowadzącego.
Niektóre z tych bakterii mogą rozwinąć odporność na zdecydowaną większość antybiotyków i znane są jako superbakterie. Dowiedz się, w jaki sposób użycie niewłaściwych antybiotyków jest źródłem superbakterii i jak je leczyć.
Kto ma większe ryzyko
Każdy może rozwinąć infekcję szpitalną, jednak osoby o większej wrażliwości odporności są narażone na większe ryzyko, takie jak:
- Osoby w podeszłym wieku;
- Noworodki;
- Osoby z upośledzoną odpornością z powodu chorób takich jak AIDS, po transplantacji lub leki immunosupresyjne;
- Cukrzyca słabo kontrolowana;
- Osób obłożnie chorych lub mających zmiany w świadomości, ponieważ stwarzają większe ryzyko aspiracji;
- Choroby naczyniowe z upośledzeniem krążenia, ponieważ utrudnia utlenowanie i bliznowacenie tkanek;
- Pacjenci potrzebujący urządzeń inwazyjnych, takich jak cewnikowanie dróg moczowych, wkładanie cewnika żylnego, stosowanie wentylacji urządzenia;
- Wykonywanie operacji.
Ponadto, im dłuższy czas hospitalizacji, tym większe ryzyko zakażenia szpitalnego, ponieważ istnieje większe ryzyko narażenia na ryzyko i odpowiedzialnych mikroorganizmów.